咬筋触診とNWSTが重度認知症患者の予後予測になり得る
オーラルフレイル第5弾
風邪が長引き出張したらやはり悪化するという悪循環で寝込んでおりましたが、やっと回復してきました。
今回は少し趣向が変わりますが、基本的に渡邊先生追いです。
2019年のペーパーで筆頭は昭和大学の先生になっています。
Association between simple evaluation of eating and swallowing function and mortality among patients with advanced dementia in nursing homes: 1- year prospective cohort study
PMID: 31783307
https://www.ncbi.nlm.nih.gov/pubmed/31783307

Abstract
Background: A simple and predictable method of evaluating eating and swallowing has not been yet established; thus, it is difficult to implement advance care planning according to deterioration in this function. This study aimed to clarify the association between a simple evaluation of eating and swallowing function and 1-year mortality in advanced dementia patients in nursing homes in Japan.
Methods: The study included 325 residents with advanced dementia. In a baseline survey, we examined medical history, physical function, and eating and swallowing function. We recorded mortality for 1 year from baseline. Kaplan-Meier survival analysis and Cox proportional regression were performed to investigate the association between the simple evaluation of eating and swallowing function and mortality.
Results: Statistical analysis included data from 312 of the 325 residents who had completed the baseline survey (7 individuals with non-oral ingestion and 6 who were alive but did not reside in the nursing home 1 year later
were excluded). The participants’ mean age was 85.2 years, and 79.5 % of participants were female. At the 1- year follow-up, 70 patients had died. According to Cox proportional regression analysis, age, male gender,
history of cerebrovascular disorder, poor results of palpation of masseter muscle tension, and modified water swallowing test were significantly associated with 1-year mortality.
Conclusion: The results of palpation of masseter muscle tension and modified water swallowing test were associated with 1-year mortality. These routine observations can predict mortality, and may thus provide evidence of the opportunity to implement advance care planning.
背景:咀嚼や嚥下を評価する簡単で予知性のある方法はいまだありません。そのため、これらの機能低下によりACPを作製する事が困難となっています。本研究の目的は、日本のナーシングホーム在住の高度認知症患者において、簡単な咀嚼や嚥下の機能評価と1年間の死亡の関連性を明らかにすることです。
方法:高度認知症に罹患した325名が研究対象です。ベースラインの調査では、既往歴、身体機能、咀嚼嚥下機能に関して調査を行いました。ベースラインから1年間における死亡者を記録しました。 咀嚼、嚥下機能の評価と死亡の関連性を明らかにするためにカプランマイヤーの生存曲線とコックス比例ハザードモデルを用いました。
結論:咬筋の緊張度とNWSTの結果が1年間の死亡に関連していました。これらを定期的に検査する事で死が予期することができる可能性があります。またACPを作製する時期の一助となるかもしれません。
ここからはまた適当に抜粋、意訳要約していきますので、気になる方は原著をご確認ください。
実験方法
研究デザイン
1年間の前向きコホート研究
被験者
5つのナーシングホームのスタッフに実験の趣旨を説明しました。
2016年の6月に2施設で144名、2016年12月に田の3施設で260名の居住者、家族に対して実験の趣旨を説明しました。居住者は全て65歳以上です。
325名の被験者とその保護者全てに対して実験の趣旨を説明しました。被験者が同意書を完成できない場合、保護者が代わりに記載をしました。
その後、ベースラインにおける調査を行いました。死亡データに関しては調査1年後に各施設から採取しました。
ベースライン調査時に非経口摂取である者、1年後の調査で生存しているがナーシングホームにはもういない者は対象から除外しました。
質問項目
看護師によるインタビューにより
年齢
性別
身長体重
既往歴(ナーシングホーム在住の高齢者に一般的な基礎疾患)
が採取されました。
身体機能は
Barhtel index(BI)
The Clinical Dementia Rating(CDR)
栄養状態は
NMA-SF
BMI
摂取している食形態
で評価しました。
アセスメント
Skeletal muscle mass index (SMI)をインボディS10にて測定しました。
咀嚼、嚥下機能の簡単な評価
1 咬筋の緊張度(PMMT)
咬筋に4本指をそえて奥歯でしっかり咬むように指示。
咬筋の緊張によりgood poorで判定
2 オーラルディアドコキネシス
パタカ全て
3 舌機能
4 すすぎ
5 うがい
3-5は Satoの方法に基づいた判定
6 NWST(改定水飲みテスト)
の6項目を評価しました。
結果
最終的に312名(男性64名、女性248名。平均年齢85.2±7.6歳)の被験者となりました。1年間で死亡したのは70名で全体の22.4%となります。
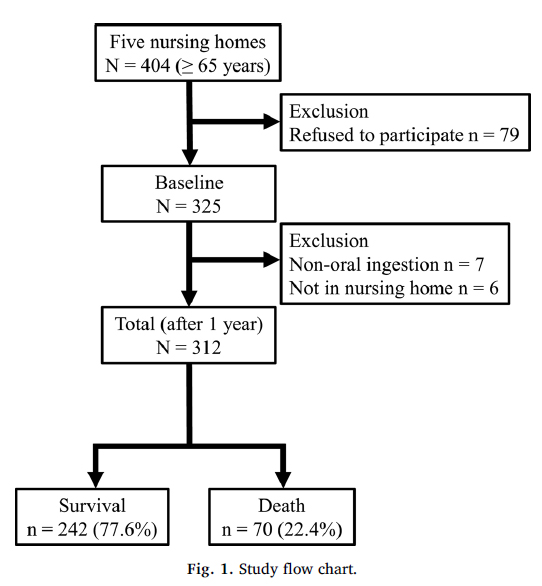
生存群と死亡群の比較
各項目で生存群と死亡群間の比較を行っています。
パラメトリックな項目はMann-Whitney U検定
ノンパラメトリックな項目はχ2検定
を使用しているようです。
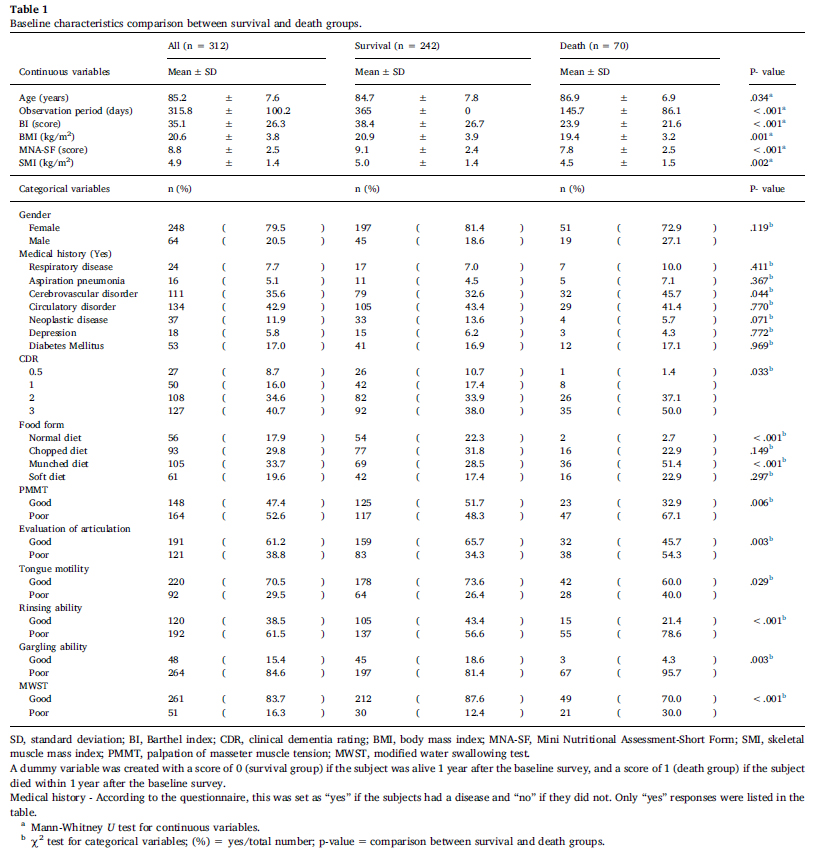
有意差が認められたのは
年齢
脳血管疾患の既往
BI
BMI
MNA-SF
SMI
生存群はより常食を食べているが、死亡群は調整食
CDR
PMMT(咬筋の緊張度)
オーラルディアドコキネシス
舌機能
すすぎ
うがい
NWST
コックス比例ハザードモデル
コックス比例ハザードモデルによるハザード比を算出しています。
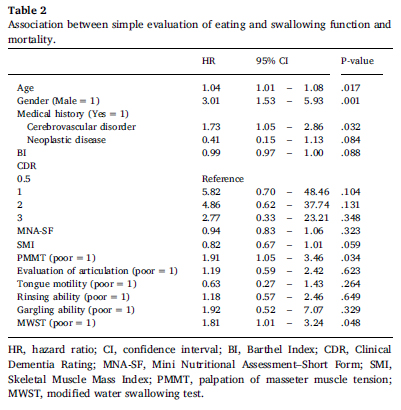
有意水準0.05未満の項目は
年齢 HR 1.04
性別 HR 3.01
脳血管疾患あり HR 1.73
PMMT HR 1.91
NWST HR 1.81
となりました。
性別は男性の方がリスクが高いということになります。
この中で咀嚼嚥下機能に関連するのがPMMTとNWSTということになります。
その二つに関して生存曲線を求めています。
カプランマイヤーの生存曲線
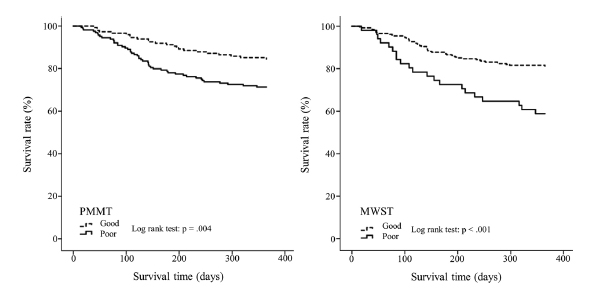
これをみるとNWSTの方が1年後の乖離が大きいですね。
NWSTは誤嚥のスクリーニングですから、誤嚥リスクが高い人ほど死亡するリスクが高い、というのは理解出来る話です。
PMMTに関してはNWSTよりは緩やかですが、1年後には2つの曲線には明らかな差が認められます。
これに関しては以下の様に考察されています。
PMMT has been reported to be associated with maximum bite force
(i.e., chewing ability), masseter muscle thickness (Ohara et al., 2013),activities of daily living, and nutritional status (Gaszynska et al., 2014). However, there is no report assessing the association between PMMT and mortality. Factors that affect PMMT may include orofacial apraxia due to severe dementia (Daniels, 2000), loss of occlusal support (Yamaguchi et al., 2018), and deterioration of food form. In this study, there were more participants with advanced dementia and taking a munched diet in the death group. Deterioration of eating and swallowing function may affect food form. It is conceivable that reduced food form leads to masseter muscle inactivity, thus reducing masseter muscle mass (Osterlund, Thornell, & Eriksson, 2011; Yamaguchi et al., 2018). It is also speculated that a deterioration in the form of food prevents adequate nutrition and leads to poor nutrition. Thus, poorer results in PMMT are associated with mortality.
食形態の低下は咬筋の活動性低下を招き、咬筋の萎縮を招きます。また、食形態が低下することは低栄養になります。そのため、 PMMTが悪いと言う事は死亡率と関連しているのではないか、と著者は推測しています。
まとめ
高齢重度認知症患者において
男性
脳血管障害の既往がある
噛みしめたときの咬筋の緊張が弱い
NWSTが悪く誤嚥のリスクが高い
という状況は将来的(比較的早期)な死亡リスクに繋がるということが指摘されています。
咬筋の緊張度はかなり簡単に検査できる項目です。
私は今までも咀嚼が緩慢と指摘される患者さんには使用していました。
今回、ちょっとエビデンスが付与されそうかも?という感じですが、定量化するなら最大咬合力を測定するという形になるのではないかと思います。
ACPとは
ACPとはアドバンス・ケア・プランニングの略です。
最近TVなどで特集されたりしたこともありましたのでご存じの方もいらっしゃるでしょう。
厚生労働省にACPに関する説明があります。
https://www.mhlw.go.jp/file/05-Shingikai-10801000-Iseikyoku-Soumuka/0000173561.pdf

TVでは、人生会議をやって自分の死に際の意思決定、みたいな感じで多くが報道されてしまったので誤ったイメージを持たれた方が多かったようですが、基本的に本人の今までの生き方や考えを踏まえて、今後の生き方を周囲の人と共有し尊重していこう、というのが大雑把な考え方ではないかと思います。
だから別に死に際でなくてもいいですし、共有後にまた人生が積み重なるわけですから考え方が途中で変わったりするのも当然のことかと思います。
つい先週ですが、日本義歯ケア学会の特別講演で愛知県の医師の方に講演して頂いた内容で丁度ACPの所がありました。その先生が仰ったこととしては、会議して決定してそのまま、みたいなイメージが一番よくないですよ。ICTでその患者さんに関わる職種全員が状況や考え方、生き方などを書き込んで共有していくことでICTに書き込まれた内容自体がACPになっていく、だから時系列でACPが変化していくのは当然のことなんですよという事をおっしゃっていまして、大変感銘を受けたところでした。
ICTとはオンライン上での患者情報でして、これがあると震災時に投薬内容がわからないとか身体状況がわからない、などが防止できるため、全国で少しずつ配備がすすんでいるものです。
勿論歯科の口腔内の状況もあれば、と言うところなんですが、いかんせんまだそこまでしっかり整備されてはいないようです。









Comment
>そのため、PMMTが悪いという事は死と関連します。
著者の考察を読んだ上での、ODA先生のこの考察は、以下の理由から疑問を感じます。
However, there is no report assessing the association between PMMT and mortality.
と著者は言っており、
It is conceivable that〜
It is also speculated that〜
と、過去の類似の報告を引っ張ってきて、あくまで推測的に
Thus, poorer results in PMMT are associated with mortality.
と考察しているように思えます。
>そのため、PMMTが悪いという事は死と関連します。
よりも
>そのため、PMMTが悪いと言う事は死亡率と関連しているのではないか、と著者は推測しています。
これくらいの表現に留めてはいかがでしょうか?
一般的には論文の「結果」を臨床応用するのは良いと思うのですが、「考察」を臨床応用するのは避けた方がよいと思います。
蓋然性が高い場合、それ以外に治療法や検査法がない場合はその限りではありませんが。
全文を読んでおりませんので、もし不正確な指摘でしたらご指摘ください。
これからも楽しみにしております。よろしくお願いいたします。
的確なご指摘有り難うございます。ご指摘頂いて考えましたが、先生のおっしゃる通りかと思いまして文章を修正させて頂きました。今後ともよろしくお願い申し上げます。