臼歯部の機能歯数はAlzheimer型認知症の予知因子となりうる

前々回に読んだ論文「口腔機能が悪いほど介護にかかる費用が高くなる」のリファレンスから論文を拾ってきて読んでいますが、今回の論文は口腔内の状況と栄養習慣がAlzheimer型認知症の予知因子になるかどうかを検討した2021年セルビアからの論文です。結構英語が読みづらくて誤訳があるかもしれないので注意してください。1文1文が凄く長くて関係代名詞などがどこにかかっているか分かりづらいです。
Oral Health Status and Nutritional Habits as Predictors for Developing Alzheimer’s Disease
Aleksandra Popovac , Asja Čelebić , Sanja Peršić , Elka Stefanova , Aleksandra Milić Lemić , Ivica Stančić
Med Princ Pract. 2021;30(5):448-454. doi: 10.1159/000518258. Epub 2021 Jul 7.
PMID: 34348313
https://pubmed.ncbi.nlm.nih.gov/34348313/

Abstract
Objective: Poor oral health, mainly tooth loss, has been suggested to pose a risk factor for Alzheimer’s disease (AD). The nature of this relationship can be explained by mastication deficit and nutritional status. Also, the influence of nutritional parameters on cognitive impairment has been documented. The aim of this study was to investigate whether poor dental status and nutrition habits can be potential separate or associated risk factors for development of the AD.
Methods: The study sample included 116 patients with AD and 63 controls. Sociodemographic variables were investigated as factors potentially associated with AD. Dental examination included recording the number of natural teeth, presence of fixed or removable dentures, and the number of functional tooth units (FTUs). Nutritional status analysis included qualitative nutrition information, body mass index, serum albumin level, food consistency, and need for assistance in feeding. Regression analysis was used to investigate the predictors for development of AD.
Results: Variables with significant differences between groups, which were analyzed by using the binary regression analysis, were marital status, residence, number of total FTUs (no matter whether the contacts were between natural teeth or dentures), eating meat/fish and fruits/vegetables, food consistency, and serum albumin level. Logistic regression analysis showed that being single/widowed/divorced, eating more meat/fish or fruit/vegetable, eating blended/mashed/liquid food, having low levels of serum albumin, and having less FTUs were significant predictors for developing dementia.
Conclusion: Having fewer occlusal contacts, consumption of soft food, and lower serum albumin levels can be considered as associated risk factors for AD.
目的:口腔内環境の悪化、主に歯の喪失はアルツハイマー病(AD)のリスクファクターであることが示唆されています。この関係の本質は、咀嚼不足と栄養状態によって説明することができます。栄養パラメーターが認知機能低下に与える影響も実証されています。本研究の目的は、口腔内環境の悪化と栄養習慣はAD発症の潜在的な個別または関連する危険因子となり得るかどうかを調査することです。
方法:本研究の被験者は116名のAD患者と63名のコントロールです。社会人口学的変数をADに潜在的に関連する因子として調査しました。天然歯数、固定性補綴物、可撤式補綴物の存在、機能歯数を歯科的な診査で記録しました。栄養状態の解析は、定性的な栄養情報、BMI、血清アルブミン値、食形態、食事時の介助の必要性を用いました。AD発症の予知因子を調べるために回帰分析を用いました。
結果:バイナリ分析を用いて群間で有意差を認めた変数は、結婚状況、住居、機能歯数(天然歯か補綴物かは問わない)、魚/肉とフルーツ/野菜を食べる、食品の一貫性、血清アルブミン値でした。ロジスティック回帰分析から、未婚/死別/離婚、魚/肉またはフルーツ/野菜の摂取、混ぜ合わせる/すりつぶす/液状の食品を食べる、血清アルブミン低値、機能歯数が少ない、事が認知症発症の有意な予知因子となりました。
結論:咬合接触が少ない、柔らかい食品摂取、血清アルブミン低値はADの関連リスクファクターであると考える事ができます。
ここからはいつもの通り本文を適当に抽出して意訳要約します。誤訳もあり得ますので、気になったら実際の本文をご確認ください。
緒言
アルツハイマー病(AD)は認知症の主な原因で、診断の信頼性が低い、長期間の要介護、有効な薬剤がない、などにより世界中の医療システムにとって大きな課題となっています。ADの病因は多因子であると信じられています。この病気は遺伝的要因、ライフスタイル、環境などにより発症するようです。いくつかの研究では、口腔内環境の悪化、特に歯の喪失と歯周病が認知機能にマイナスの影響を及ぼす事が示唆されています。口腔内環境の悪化と認知症の根底にある関連として示唆されているメカニズムの1つが栄養です。欠陥のある歯列は、すりつぶした食事、炭水化物、カロリーが多すぎる菓子に偏り、野菜やフルーツ摂取が減ることにより、食事の質と栄養摂取に影響します。多くの研究で認知症と栄養の関連性について調査されていますが、結果は様々で、AD予防のために特定のサプリや食事、食事療法を推奨していません。一価不飽和脂肪酸と脂肪酸を魚と野菜から摂取できること、飽和脂肪が少なく、ビタミンC、E、カロテノイド、フラボノイドのような抗酸化物質が豊富であることから、地中海食がAD予防に有効であるとデータは示唆しています。にもかかわらず、たの研究では地中海食と認知症発症リスクに相関を認めませんでした。BMIが高い程、摂取カロリーが増加し、AD発症の潜在的な修飾因子であるとも言及されています。システマティックレビューはビタミンB12、C、EがADの治療や管理に広範囲な役割を演じていると示唆しています。しかしながら、最近のRCTでは、ビタミンやサプリは有意な結果を示しませんでした。さらに、いくつかの研究では、高齢者の咀嚼低下は、食事摂取の違いを説明する最も重要な変数であると証明されています。
本研究の目的は、本研究の目的は、口腔内環境の悪化と異なる栄養習慣が、AD発症の潜在的な別リスク因子または関連リスク因子となり得るかどうかを確認することです。仮説は、口腔内の健康状態の悪化と栄養状態は、AD発症の関連リスクファクターということです。
実験方法
被験者
AD患者と認知症のないコントロールの2群の被験者をリクルートしました。NINCDS-ADRDA診断基準に基づくADの臨床診断がAD群の条件であり、MMSE24以上が認知症のないコントロール群の条件です。両群ともに65歳以上が対象で、最近5年以内に歯科的状況に著明な変化(義歯の新製や抜歯など)があった人は本研究から除外しました。これらの基準は、症例対照研究デザインに従って、既存の歯の状態が認知症の発症に及ぼす潜在的な影響を調査するために存在します。
被験者の一般的な特性、性別、年齢、教育、結婚歴、合併症(ADのほかに有する慢性疾患の数)、住居(家か老人ホーム)を記録しました。インタビューを行い、AD患者では研究参加の同意を親類か介護者から得ました。
デザイン
口腔の健康状態
口腔状態の解析は、徹底的な歯科診査によって行われました。得られたデータを、天然歯数20本以上、未満、機能歯(FTU)数、固定性、または可撤式補綴物の有無により分類した群ごとにリスト化しました。天然歯と固定性補綴物は同じ扱いとしました。天然歯については、20本以上、20本未満で二群化しました。機能歯数は、対向する臼歯部天然歯(健全、修復し、D1~D4カリエス)、人工歯、インプラント、補綴物と咬合するペアに応じて決定しました。D4と判定された広範囲に崩壊したう蝕歯と欠損歯は非機能歯と判定されました。対向する小臼歯は1FTU、対向する大臼歯は2FTUと定義しました。第3大臼歯はFTUから除外しました。FTUの最大値は12となります。2つのFTUカテゴリーを採用しました。1つはFTUの総計(対向が天然歯、固定性、可撤式補綴物かは問わない)、2つ目は天然歯または固定性補綴物でのFTU数です。補綴物の有無を記録しました。
栄養習慣
栄養状態の解析は、AD患者については家族や介護者からの会話で行われました。定性的な栄養状態、身長、体重、BMI、血清アルブミン値、最もよく食べている食品、介助の必要性について記録しました。定性的な食品摂取は3つの基本的な種類、肉and/or魚、フルーツand/or野菜、ミルクand/or乳製品の摂取頻度としました。全ての種類に対して、食べる頻度が週4回以上か3回未満かに分類しました。BMIについてはBMI21未満とBMI21以上に分類しました。低栄養はBMI19未満と定義されていますが、いくつかの研究では、高齢者、特に老人ホーム入居者では、低栄養リスクはBMI21未満という報告があります。血清アルブミン値は35~52g/Lの基準値群とそれ以下の群の2群に分類しました。食形態は硬い、柔らかい(すりつぶす、刻む、混ぜ合わせる)の2群に分類しました。食事時の介助については、介助不要、部分介助、全介助の3段階に分類しました。
統計解析
SPSS20.0を用いて統計解析を行いました。記述統計には、カテゴリー変数の頻度と連続変数、離散変数の平均値と標準偏差の計算を含みます。AD群と非AD群の比較にはχ2検定または独立標本t検定を用いました。変数である認知症(はい、いいえ)と他のすべての変数との間の関連は、点双列相関係数またはスピアマンの順位相関分析によって解析しました。認知症に導く可能性のある予知因子を特定するために、バイナリロジスティクス回帰分析を用いました。認知症(はい、いいえ)を独立変数としました。従属変数である認知症と有意な相関係数(p<0.05)を持つ変数(因子)のみが、独立変数(予測因子)としてモデルに入力されました。新しい統計モデルが、ベースラインモデルよりも改良されたかどうかチェックするためにオムニバス検定を用いました。アウトカムにおける変数がモデルによってどれだけ説明できているかを概算するためにNagelkerke R2を用いました。Hosmer-Lemeshow検定でモデルの適合度を検証しました。
結果
合計179名の被験者が参加しました。AD、認知症と診断が確定した116名、認知症のないコントロール群としての63名です。社会人口学的特性を表1に示します。両群ともに年齢が近似しており、教育や性差には有意差を認めませんでした。しかし、ADと診断された被験者では、有意に独身死別離婚の頻度が高く、施設入所が多く、慢性疾患の数が少ない傾向を認めました。
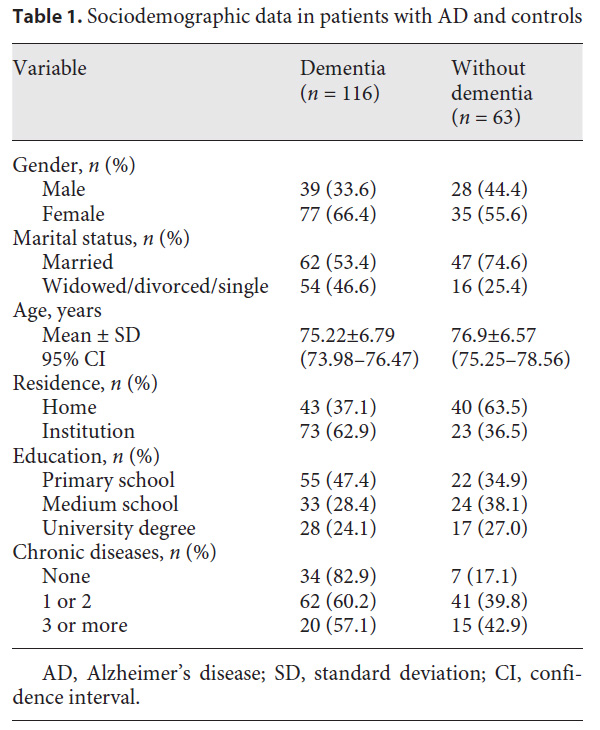
口腔内状況の診査を表2に示します。FTUの総数はコントロール群の方が有意に多い結果でしたが、天然歯と固定性補綴物に限定したFTUは2群間で有意差を認めませんでした。両群ともに天然歯が20本以下が多く、群間で有意差を認めませんでした。無歯顎で補綴物を有していない被験者はAD群の方が有意に多い結果でした。
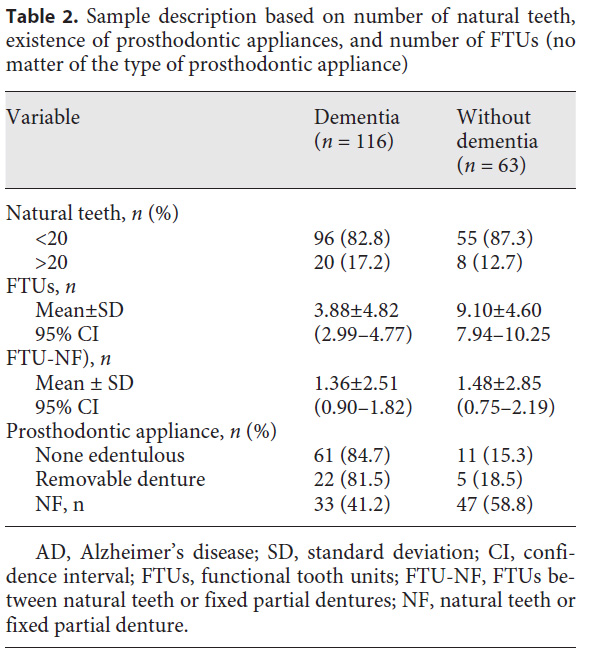
栄養に関するパラメーターを表3に示します。認知症を有する患者の半数が低栄養リスクまたはすでに低栄養でした。BMIは2群間で有意差を認めませんでした。定性的な栄養状態に関して、認知症群の方が肉/魚、フルーツ/野菜を有意に高頻度に摂取していました。認知症群の方が有意にすりつぶした食品を摂取していました。血清アルブミン値は、認知症群の方が有意に低値が多い結果でした。摂取時の介助については、自己摂取はわずかにコントロール群の方が多かったですが、有意差は認められませんでした。
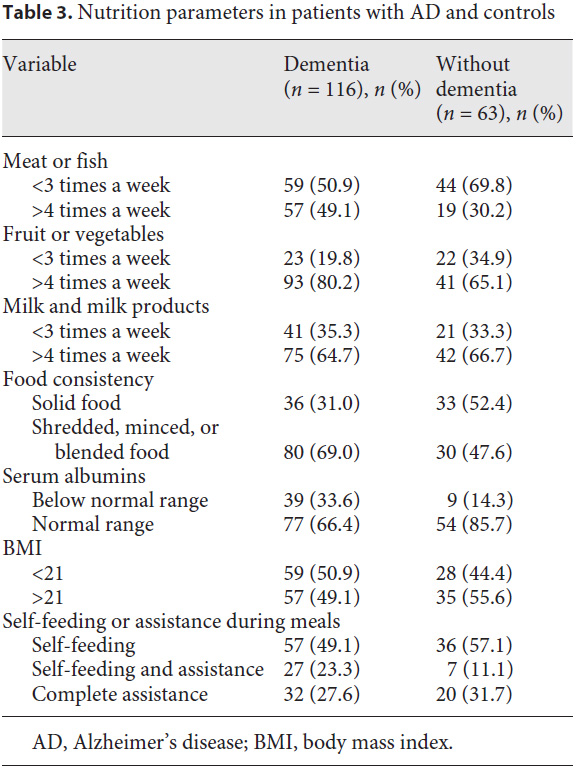
ロジスティック回帰分析の結果を表4に示します。バイナリ解析に採用した有意な相関係数を有する変数は、結婚歴、肉/魚、フルーツ/野菜の摂取頻度、食形態、血清アルブミン値、FTUです。オムニバス検定から、モデル係数の有意性が示されました。Nagelkerke R2は0.49でした。Hosmer-Lemeshow検定でモデルの適合性は良好な結果を示しました。本モデルで認知症予知の正確性は85.3%説明でき、認知症ではない事の予知の正確性は66.7%でした。トータルの正確性は78.8%でした。モデルは以下の様に記述されます。
Y= –7.897+ 1.101X1 +1.677 X2 + 1.551X3 +1.069 X4 + 1.412 X5 – 0.223 X6
未婚死別離婚、より多くの肉/魚またはフルーツ、野菜の摂取、混ぜ合わせる/すりつぶす/液状の食品、血清アルブミン低値、FTUが少ない事が認知症発症の有意な予知因子でした。
考察
本研究で判明した事は、独り身、FTUが少ない、すりつぶした柔らかい食事を食べている、肉/魚、フルーツ/野菜を高頻度で食べている、血清アルブミン値が低い事がADの予知因子である可能性です。柔らかい食事はAD発症機会を2.9倍にします。血清アルブミン低値は4倍、独り身は3倍です。臼歯部の咬合接触が多ければAD発症のリスクは下がります。
本研究では、肉/魚、フルーツ/野菜をより多く食べるとAD発症リスクが上昇する結果となりましたが、この解釈には2通りあります。AD患者には、食事を管理してくれる介護者が家でも施設でもいます。介護者は充分な蛋白質、ビタミン、食物繊維を与える傾向があります。しかし、認知症被験者は血清アルブミン値が低く、嚥下した食品から腸でタンパク質がどれぐらい吸収されているかは懐疑的です。また、いくつかの研究では動物性脂肪とコレステロールの摂取頻度はADリスクを増大するかもしれない事を示しています。私達の研究では、他の研究データと矛盾しますが、カロリー摂取はリスクファクターではありませんでした。これは、AD患者は咀嚼嚥下能力が悪く、食事に介助が必要な事からBMIが低い事を示唆しています。多くの研究でBMIは栄養のスクリーニングツールとして使用されていますが、包括的な栄養評価にとってかわる事はできません。
AD患者は、コントロール群と比較して結婚、自宅居住が少ない傾向にありました。私達の結果と同様に、とある研究でも、パートナーのいない高齢者では、結婚している人達よりもADを発症しやすいと結論づけています。パートナーのいない、または施設在住の高齢者の感情要素が社会的な問題や孤独を引き起こし、認知症を含む疾患の潜在的なトリガーとなる事が推定できます。
殆どの研究で、歯の本数は歯科的なアセスメントのパラメーターとして使用されています。そして、多くの研究で、我々の結果と異なりますが、認知症患者の歯の本数は有意に少ないと報告されています。ある研究者らは、残存歯11本以下は有意なADリスクであると結論づけました。一方で、他の研究者らは、残存歯数の多い健常者は認知機能テストで良い結果であったと示唆しています。動物実験では、歯の喪失は、脳の総容積や灰白質容積の減少などの脳の構造変化との管理年が報告されています。大臼歯の抜歯と柔らかい食事は、海馬と大脳皮質の病理学的変化を引き起こ須子とが報告されています。
被験者の残存歯数単独で口腔機能を表すことはできません。機能的な咀嚼を可能とするためには咬合接触が必要だからです。我々の結果より、咬合接触が天然歯、義歯の人工歯に関わらず、FTUが存在している、FTUの数が多ければ、AD発症リスクが低下します。可撤式補綴物の咀嚼機能は多くの要素に依存しています。例えば、維持安定、咀嚼時の快適性、患者の適応力などです。しかし、臼歯部の咬合接触が残っていれば、その種類に関わらず、ADの負の予知因子として重要である事が我々の研究から判明しました。これを支持するものとして、いくつかの研究では、無歯顎患者に義歯を装着すると脳血流量が増加し、咀嚼は脳の変性と認知機能低下に対して予防的に働く事を示唆しています。動物実験でも、学習障害は咀嚼機能が維持されていれば、部分的に回復しました。これらの発見の殆どが横断研究であり、因果関係が不明瞭ですが、最近の研究では機能評価を用いて客観的に咀嚼機能を評価しており、咀嚼機能低下と認知症の関連性について示しています(文献26~30)。さらに、ヒトの脳機能イメージングを行った研究では、記憶と学習に関連する脳領域が、強い咀嚼活動時に活性化される事がわかっています。
刻み、混ぜ合わせた食事は、認知症の対象群に該当する高い陽性予測因子でした。バイナリ解析では、柔らかい/混ぜ合わせた食事の95%信頼領域は上限も下限も1を越えており、認知症と因子間の強い関連性が指摘されました。そのため食形態は、ADの関連予知因子としての口腔環境と栄養を考えるための主な理由なのかもしれません。口腔環境と栄養習慣の関連性についてよく実証されています。さらに、多くの歯とFTUを有する被験者は咀嚼能率が良く、より硬いものを食べられる、という結論に至ります(文献14)。キーとなる栄養素、例えばカロテン、ビタミンA、C、牛乳や乳製品、緑黄色野菜などの平均摂取量は、喪失歯数が増えるごとに減少しました。充分な歯科治療がうけられるであろう歯科医師においても同様でした。他の研究では、適合の悪い義歯使用者、または少ない臼歯部支持で妥協している人では野菜、魚、貝の摂取量は、有意に少ないと報告があります。これは、私達の研究と争う内容です。しかし、その研究では、適合の良い義歯と正常有歯顎では食事摂取に有意差がありませんでした。これは、歯の本数よりも機能歯数の方が口腔保健指標であるという我々の発見と一致しています。
本研究のlimitationは、被験者が少ないと言うこと、後ろ向きの研究デザイン、栄養習慣に関する情報収集の方法が含まれます。栄養習慣を明らかにする研究では、一般的に想起法を用いていますが、これにはいくつかの弱点があり、個人の普段の摂取量を一般化するには十分な情報が得られない場合があります。ケースコントロール研究は、健康、栄養と認知症の複雑な関係の性質と方向性を確認することはできません。にもかかわらず、本研究で得られた結果は、この分野のさらなる研究の出発点となり、この関係を確認し、より深く理解するために、追加の栄養パラメータを含めることができるかもしれません。
結論
歯の状態や栄養習慣にはAD発症の有意な関係を示しました。咬合接触が多い事は、その接触が天然歯でも義歯でも、単純に残存歯が多いよりもADの予防には重要です。栄養面に関しては、AD患者は有意に高頻度に肉、フルーツ、野菜を摂取していましたが、柔らかい食事摂取と血清アルブミン低値は、AD予知因子として際立っています。咬合接触と食形態、咀嚼の関連性により、口腔の健康状態と栄養習慣はADの関連リスクファクターであると考える事が出来ます。
まとめ
この研究では大臼歯の咬合接触に2点、小臼歯の咬合接触に1点で、前歯部はカウントしない、という機能歯数のカウント方法になっていることに注意が必要です。前回読んだ論文「機能歯数10本未満の女性高齢者は義歯使用未使用で以後15年間での死亡率に有意差あり」では機能歯数は単純に全て1本で前歯部も含まれていると考えられます。また、今回の論文では補綴物で回復した場合も機能歯数にカウントしていますが、前回の論文ではしていません。これだけ条件が違うので機能歯数と単純に比較することができないです。今回はそういった条件下で解析を行った場合、機能歯数がロジスティック回帰分析で有意な存在になっています。0.800と負の関係性があり、かつ他の因子は95%信頼領域がかなり広いんですが、機能歯数は0.736~0.869とかなり狭い区間で信頼性が高そうです。ただし、大臼歯も1点にしたり前歯部もいれたらまた結果は大幅に変わりそうです。この論文は横断で後ろ向きですし、これだけで機能歯数がAlzheimer型認知症予防に重要とは言い難いです。
今回の論文ではアルブミン値も予知因子となっていますが、現在の栄養学会ではアルブミンは栄養指標として相応しくない事になっています。アルブミンは炎症の存在で簡単に数値が変動するからです。そのため、現在栄養学会ではアルブミンは炎症マーカーという扱いになっています。詳細は以下のリンク先をご参照ください。
https://www.ncgg.go.jp/hospital/iryokankei/documents/NSTnewslettervol40.pdf
この論文の結果からすると、AD患者はコントロール群よりも身体のどこかでの炎症が更新しているということになりますが、AD患者の方が基礎疾患数が少ないんですよね。これはどう説明されるんでしょうか??








