部分床義歯装着で咀嚼機能は改善するのか

講演会が中止になるみたいです
1/10に食支援の講演会があるので、それに向けてスライドを頑張っていたのですが、高知県は最近COVID-19の猛威が吹き荒れておりまして、どうも中止に追い込まれそうです。
ウェビナーを提案したのですが、体制が整っていないようで今回は講演会は無理な様です。12月ずっとスライドを頑張ってきて、ブログ更新も殆どしておりませんでしたが、もうスライドを作るのも止めました。
スライドを作っている間にどうしても追加の文献が必要になったので、軽く読んでスライドに組み込んだのですが、時間も出来たので抄読していきたいと思います。
義歯を入れて咀嚼機能は改善するのか
新旧義歯の比較ではなくて、義歯を入れていない状態と比較して、義歯を入れたほうが咀嚼機能が良くなるか?良くなるとすればどういうところが改善するのかという疑問がありました。義歯を入れる欠損などの条件なども知りたいところですが、最近の論文がなかなかありません。
あまりメジャーどころの論文ではないのですが、2013年でフランスの方が書いた論文のようです。口腔機能低下症でも使用されているグミゼリー咀嚼の論文を探したのですが、結局見つけることはできませんでした。
Impact of removable partial denture prosthesis on chewing efficiency
Marion Bessadet, Emmanuel Nicolas, Marine Sochat, Martine Hennequin, Jean-Luc Veyrune
J Appl Oral Sci. Sep-Oct 2013;21(5):392-6.

Abstract
Removable partial denture prostheses are still being used for anatomic, medical and economic reasons. However, the impact on chewing parameters is poorly described.
Objectives: The objective of this study was to estimate the impact of removable partial denture prosthesis on masticatory parameters.
Material and methods: Nineteen removable partial denture prosthesis (RPDP) wearers participated in the study. Among them, 10 subjects were Kennedy Class III partially edentulous and 9 with posterior edentulism (Class I). All presented a complete and full dentate opposing arch. The subjects chewed samples of carrots and peanuts with and without their prosthesis. The granulometry of the expectorated boluses from carrot and peanuts was characterized by median particle size (D50), determined at the natural point of swallowing. Number of chewing cycles (CC), chewing time (CT) and chewing frequency (CF=CC/CT) were video recorded.
Results: With RPDP, the mean D50 values for carrot and peanuts were lower [Repeated Model Procedures (RMP), F=15, p<0.001] regardless of the type of Kennedy Class. For each food, mean CC, CT and CF values recorded decreased (RMP, F=18, F=9, and F=20 respectively, p<0.01). With or without RPD, the boluses’ granulometry values were above the masticatory normative index (MNI) determined as 4,000 µm.
Conclusion: RPDP rehabilitation improves the ability to reduce the bolus particle size, but does not reestablish fully the masticatory function.
可撤式部分床義歯は今でも解剖学的、医学的、経済的な理由で使用されています。しかし咀嚼機能に与える影響に関してはよくわかっていません。
目的:本研究の目的は可撤式部分床義歯が咀嚼機能に与える影響を推定することです。
実験方法:19人の可撤式部分床義歯装着者が参加しました。10名がKennedy分類3級であり、9名が1級でした。義歯あり、なしで人参とピーナッツを咀嚼しました。嚥下直前に吐き出した食塊の粒度分布から粒子径の中央値(D50)を算出しました。また咀嚼回数(CC)、咀嚼時間(CT)、咀嚼頻度(CF=CC/CT)に関してビデオ録画しました。
結果:義歯装着時のD50はKennedy分類に関係なく人参、ピーナッツともに有意に小さくなりました。CC、CT、CFは両食品ともに有意に減少しました。義歯装着非装着に関係なく、食塊の粒度分布は咀嚼の基準値である4000μmを上回っていました。
結論:義歯装着により食塊の粒子径は小さくなりますが、全ての咀嚼機能を完全に再構築するわけではありません。
ここからはいつもの通り本文を適当に要約します。誤訳もあり得ますので、気になったら実際の本文をご確認ください。
ちなみにこの論文の英語かなり読みづらいです。1文が長くそこに関係代名詞とかがかなり組み込まれるのでどこにかかっているかが分かりづらいです。
緒言
部分的な欠損の場合、固定性または可撤式補綴装置にて口腔機能のリハビリテーションが得られるかもしれません。可撤式部分床義歯は咀嚼機能、審美、発音を回復することができるはずです。それは部分的な欠損を補償するということです。(異なる挙動を示す歯と粘膜など)バイオメカニクスの理解により臨床家達は機能と安定性や維持などのバランスが取れた可撤式部分床義歯を設計する事ができます。欠損歯数や部位により補綴物の制約は異なり、機能的なリハビリテーションも変化します。
咀嚼時において、残存歯と人工歯は機械的に食品を細かくして唾液と混合して食塊を形成し嚥下しやすくする単純な道具ではありません。これらは受容器を介した咀嚼や嚥下の神経運動制御に必要な物です。歯の数や構造、位置に影響を与えるような口腔内の疾患は全て咀嚼や栄養に影響を与える事が示唆されます。欠損状態を制限して口腔のリハビリテーションが咀嚼機能に与える影響を計測するために生理学的なアプローチが必要です。
嚥下前の食塊の粒度分布を算出することは正常な咀嚼を伴う患者と深刻な咀嚼機能低下を有する患者を区別する助けになります。咀嚼機能低下は食塊の粒子径の増大を招きます。咀嚼機能低下を有する成人は4mmのカットオフ値に到達した人参を咀嚼した際の食塊の粒子径で区別できるかもしれません。食品が硬くなると、咀嚼回数が多くなり咀嚼時間の延長、咀嚼頻度自体は変化しないということが健常者では認められます。咀嚼機能に欠陥がある人はどのようなタイプの抵抗食品(resistant food、硬い?食べづらい?)でも咀嚼頻度が低下します。以前の研究では、咀嚼機能が低下している被験者には機能歯数の減少が認められました。また、可撤式部分床義歯によるリハビリテーションは咀嚼時間、咀嚼サイクルの減少とD50の増加に関連しました。
しかし、可撤式部分床義歯によるリハビリテーションの生理学的な影響について検討された研究は殆どありません。本研究の目的はフレームワークを用いた可撤式部分床義歯によるリハビリテーションが咀嚼機能に与える影響を推定することです。
実験方法
被験者
以前の研究から必要なサンプルサイズを推定しています。以前の研究では人参にのD50は補綴なしの4800±1013μmからインプラント補綴の3292±1335μmまでの幅がありました。それから計算するとKennedy1級と3級症例が最低でも9名ずつ必要という結果になりました。
そのため19名の被験者をリクルートしました。
被験者は24歳~79歳で男性6名(平均年齢50.8±8.1)、女性13名(平均年齢60.7±11.3)でした。義歯は最低でも2か月前にセットされ特に不自由なく使用できていました。10名がKennedy3級、9名がKennedy1級でした。対合は全て有歯顎で欠損はありませんでした。2人の補綴専門医が補綴デザインの適合性に関してチェックしました。
咀嚼方法
規格化した2つの食品を義歯あり、なしの2パターンで咀嚼させました。
2cm径、円柱状で重さが4.0±0.5gのにんじん
重さが4.0±0.5gのピーナッツ
咀嚼時の様子をビデオに撮影して咀嚼時間や咀嚼回数のカウントに用いています。
被験者へ閉眼した状態で実験者が食品を舌上に置きます。指示をしたら咀嚼を開始、できるだけ自然に咀嚼させます。
3回食品を咀嚼させますが、最初は嚥下も行うトレーニングでこの際に咀嚼時間を計測します。残り2回は嚥下寸前で食塊を吐き出させます。もし最初に計測した咀嚼時間と±5秒以上差がある場合は再度試行を追加します。
粒度測定
食塊についた唾液を落とすため100μmの篩で水洗したのち80度30分乾燥を行った後にA4の紙の上においてEpson社製のスキャナー(Epson Perfection 4990 photo)を用いて600dpiでスキャニングして粒子径と分布をソフト(Powdershape)で解析し、食塊粒子の50%が通過する篩サイズD50を算出しています。D50が減少するということはより食塊が細かくなったと言うことです。
以前の研究から2つのD50が記録され、咀嚼機能低下がある場合の人参のD50は4mmと考えられました(文献19)。
ビデオ撮影項目
咀嚼時間(CT):咀嚼~咀嚼が終了して嚥下するまでの時間
咀嚼サイクル(CC):咀嚼回数
咀嚼頻度(CF):CC/CT
結果
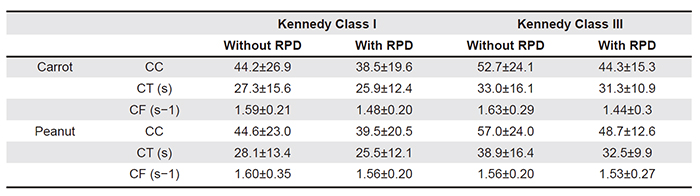
義歯装着によりD50はにんじん、ピーナッツ両方で義歯無しと比較して有意に低下しました。Kennedy分類や食品は関係ありませんでした。義歯装着、非装着両方とも咀嚼機能低下の基準値である4000μmを超えていました(つまりどちらにしても咀嚼機能低下レベル)。
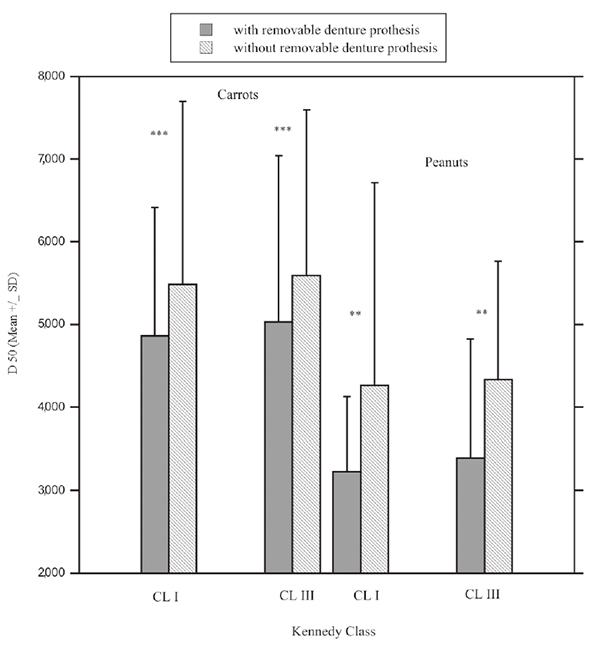
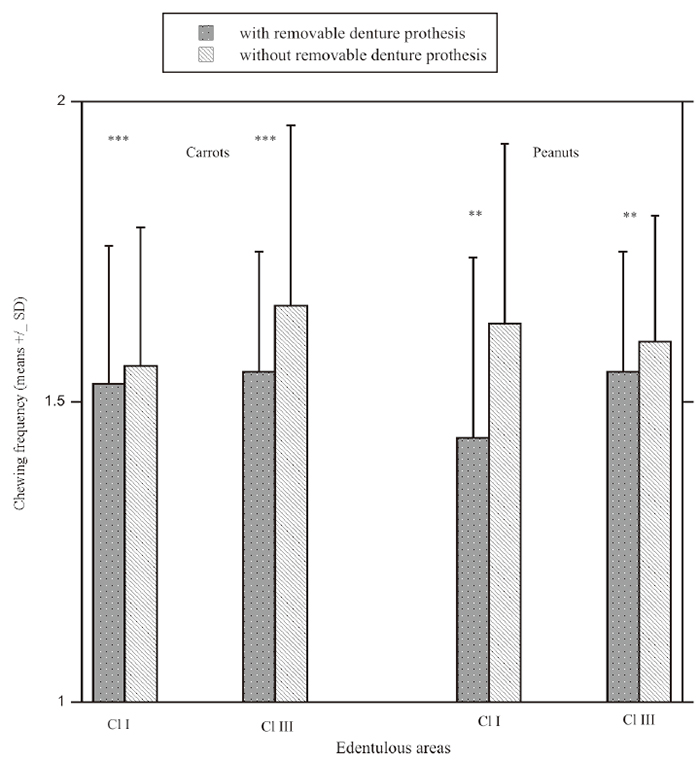
咀嚼回数、咀嚼時間、咀嚼頻度は義歯装着により有意に減少しました。
この傾向は咀嚼頻度の食品間以外はKennedy分類や食品に関係ありませんでした。
考察
D50の値が義歯装着非装着に関係なく以前の研究より導いた基準値より上回っていたことに関しては、主に機能歯数が咀嚼効率をコントロールするためと考察しています。
歯根膜を介したフィードバックコントロールは筋活動の変化をもたらし食塊形成に必要で、欠損部位にはそれがありません。ただし、無歯顎でもそういった反射はあるわけでそれは粘膜、筋肉、顎関節からの感覚受容によります。以前の研究では義歯装着者は食品を粉砕するための力のコントロールの精度が低い事が明らかになっています。その損失は補綴物の必要性と直接関係していることが示されていました。粘膜の受容器による反射は歯根膜による反射を完全に機能を補償しないと考えられます。しかし、以前の研究では、インプラントによる固有感覚受容は咀嚼効率の維持に役立つ事が示唆されています。
咀嚼頻度は特定の食品にリンクした咀嚼リズムです。咀嚼頻度は咀嚼機能低下を決定するパラメーターの1つとしてよく使用されます。咀嚼頻度が低いことは咀嚼機能が障害されているサインと考えられます。今回の結果は欠損部を義歯に置き換えた時に咀嚼頻度が減少するため、この事実に一致しています。義歯は顎運動を修飾するため、欠損部の種類や欠損歯数に応じて多かれ少なかれしっかりした人工物で構成されています。
まとめ
D50が義歯を入れる事によって改善する事はわかったのですが、義歯を入れる事により咀嚼頻度が低下するのが機能低下に結びつくのかがわかりません。
咀嚼頻度は毎秒あたりの咀嚼サイクルということですら、少なければリズミカルに咬めていないということになるということはわかりますが、義歯によりそのリズミカルさが障害されてしまうということでしょうか。けれども嚥下までの時間が短縮して咀嚼サイクルも減少しています。これは1回あたりの咀嚼が効率化されたからではないかと私は考えてしまうのですが、解釈が難しいです。
この人達の過去の論文を読めばさらにわかるようになるのでしょうかね。
積み論文リスト
12- Nicolas E, Veyrune JL, Lassauzay C, Peyron MA, Hennequin
M. Validation of video versus electromyography for chewing evaluation of the elderly wearing a complete denture.
J Oral Rehabil. 2007;34(8):566‑71.
19- Woda A, Nicolas E, Mishellany-Dutour A, Hennequin M, Mazille
M-N, Veyrune J-L, et al.
The masticatory normative indicator.
J Dent Res. 2010;89(3):281‑5.
Kennedy分類とは
最近STさんとか歯科医師以外の方も閲覧しているようなので専門用語がわからないかと思いますので、一応解説しておきます。
kennedy分類は欠損の様式を分類したものでI~IV級まであります。
I級:両側遊離端欠損(左右両側に奥の歯がない)
II級:片側遊離端欠損(左右片側に奥の歯がない)
III級:中間欠損(何処か中間部分がない)
IV級:正中を含む中間欠損(左右にまたがった中間部分がない)
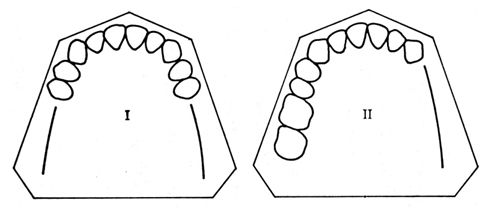
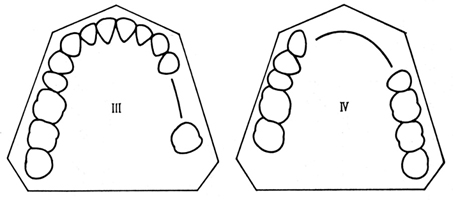
なぜ分類するかというと、I級などの遊離端欠損になると義歯が突如難しくなります。後ろに支える歯がないので、もっとも後ろがかなりパカパカしやすくなります。また大臼歯がないので咀嚼機能もかなり落ちる事が想定されます。その反面III級はそれほど難易度は高くありません。IVは欠損数が多くなると前歯部が回転するため難しくなります。
今回の実験でIとIIIを使ったのはおそらくIIIの方が正常者に近く、Iの方が悪い咀嚼機能であり、義歯を入れる前、入れた後の変化が異なるのではないか、という仮定があったのではないかと思われます。